Estiramientos para la Fascitis Plantar
Estiramientos para una mejora de la Fascitis Plantar
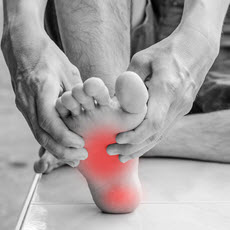
La Fascitis Plantar más del 10% de la población la ha tenido alguna vez, por lo que suele ser uno de los problemas principales en el pie. En el anterior blog, comentamos que la Fascitis Plantar es una degeneración e incluso una necrosis del tejido que compone la Fascia Plantar, alterando su función ayudar a mantener el arco plantar.
En cantidad de artículos tratan la fascitis como una inflamación de la fascia, cuando ya sabemos que esto no es del todo correcto. Por lo que el uso de antiinflamatorios e infiltraciones de corticoides no es el tratamiento adecuado.
Por ahora los mejores tratamientos para la Fascitis plantar son:
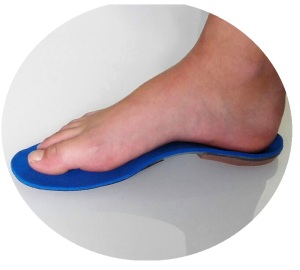
- Ortesis plantar (plantillas)
- Tratamiento fisioterapéutico
- Estiramientos Específicos
La combinación de las 3 terapias es mucho más efectiva que sólo realizando una de ellas.
Realizando un Estudio Biomecánico podemos detectar los posibles síntomas o agravamientos de la fascitis plantar. Gracias a ello, realizamos un informe acompañado de las terapias recomendable y estiramientos para una mejora significativa de la patología.
Estiramientos
Un estiramiento realizar mediante un movimiento determinado una tensión muscular controlada en un músculo determinado. Esta tensión lo que realiza es una relajación de las fibras musculares.
En un estiramiento muscular nunca debe llegar a producir dolor.
El estiramiento siempre tiene que ser progresivo, de menos a más, hasta notar una tensión algo elevada, esa tensión puede llegar a ser un poco molesta, pero nunca llegar a ser dolorosa, si fuera el caso puede provocar el efecto contrario que queremos conseguir. Si al realizar el estiramiento este nos produce dolor, tendremos que realizarlo mucho más suave y si siguen las molestas no realizarlos y acudir a un profesional que pueda detectar el por qué de este problema.
Estiramiento de la Fascia Plantar y del Flexor del Primer Dedo
- Sentados, ponemos el tobillo del pie afectado encima de la rodilla de la pierna contraria.
- Con la mano cogemos todos los dedos del pie y tiramos de ellos como si quisiéramos acercarlos a la espinilla.
- Con la otra mano, se puede confirmar la tensión de la fascia palpándola: notaremos una cuerda tensa en la planta del pie.
Pautas
- Duración de 3 a 5 minutos.
- Hacerlo justo después de levantarnos de la cama por la mañana o también si hemos estado un largo periodo sentados o tumbados durante el día.
- Haremos un estiramiento gradual, de menos a más.
Estiramiento de los Gastrocnemios (gemelos)
- De pie, apoyamos nuestras manos contra la pared para tener mejor equilibrio.
- Colocamos una pierna delante con la rodilla ligeramente flexionada y la otra pierna detrás con la rodilla extendida que será la pierna objetivo.
- Cuanto más atrás echemos el pie y la pierna, el ángulo del tobillo será más cerrado por lo que notaremos más tensión muscular en la pantorrilla.
Es importante no levantar el talón del suelo en ningún momento. Hay que buscar la tensión que más nos convenga, porque hay personas que llegarán más lejos que otras, pero nuestro objetivo es estirar no llegar más lejos.

Estiramiento del Sóleo
Este es más importante que el estiramientos de los gemelos pero muy parecido a éste. La diferencia es que la pierna de atrás se encontrará también ligeramente flexionada, de este modo inhibimos los gemelos y nos centramos en el músculo sóleo.
- De pie, apoyamos nuestras manos contra la pared para tener mejor equilibrio.
- Colocamos una pierna delante con la rodilla ligeramente flexionada y la otra pierna detrás con la rodilla también flexionada, que será la pierna objetivo.
- Cuanto más atrás echemos el pie y la pierna, el ángulo del tobillo será más cerrado por lo que notaremos más tensión muscular en la pantorrilla.
Es importante no levantar el talón del suelo en ningún momento. Hay que buscar la tensión que más nos convenga, porque hay personas que llegarán más lejos que otras, pero nuestro objetivo es estirar no llegar más lejos.
Pautas
- 3 veces al día: Justo después de levantarse, antes de comer y justo después de cenar.
Haremos 2 tandas y estiraremos durante 30 segundos cada pierna.
No lo dejes pasar
Es importante actuar desde el primer momento que notemos un síntoma en el talón, porque la degeneración puede ser tal que provoque compensaciones en otras partes del cuerpo e incluso favorecer la aparición de Fascitis Plantar en la pierna sana.
Recuerda que los estiramientos por sí solos no son efectivos en erradicar la sintomatología y la patología en sí. Por eso insistimos siempre en tener unas plantillas personalizadas con el fin de frenar esa degeneración y eliminar los factores biomecánicos que la causan.
Podólogo nº 2794 – Experto en Biomecánica – Manises (Valencia)
Bibliografía
- Díaz López AM, Guzmán Carrasco P. [Effectiveness of different physical therapy
in conservative treatment of plantar fasciitis: systematic review]. Rev Esp Salud
Publica. 2014 Jan-Feb;88(1):157-78. - DiGiovanni BF, Nawoczenski DA, Lintal ME, Moore EA, Murray JC, Wilding GE,
Baumhauer JF. Tissue-specific plantar fascia-stretching exercise enhances
outcomes in patients with chronic heel pain. A prospective, randomized study. J
Bone Joint Surg Am. 2003 Jul;85-A(7):1270-7. - Cleland JA, Abbott JH, Kidd MO, Stockwell S, Cheney S, Gerrard DF, Flynn TW.
Manual physical therapy and exercise versus electrophysical agents and exercise
in the management of plantar heel pain: a multicenter randomized clinical trial.
J Orthop Sports Phys Ther. 2009 Aug;39(8):573-85.




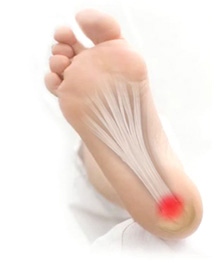
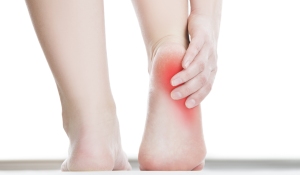
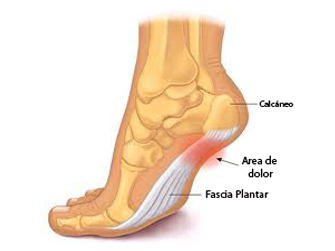 Es la causa más común de dolor en el talón. La fascia plantar es la banda plana de tejido (ligamento) que conecta el hueso del talón a los dedos del pie. La fascitis plantar es común en personas de mediana edad, también ocurre en personas más jóvenes que están mucho tiempo de pie, como los atletas o soldados. Puede ocurrir en uno o ambos pies.
Es la causa más común de dolor en el talón. La fascia plantar es la banda plana de tejido (ligamento) que conecta el hueso del talón a los dedos del pie. La fascitis plantar es común en personas de mediana edad, también ocurre en personas más jóvenes que están mucho tiempo de pie, como los atletas o soldados. Puede ocurrir en uno o ambos pies.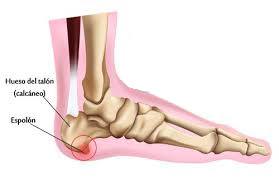 El espolón calcáneo es un depósito de calcio que causa una protuberancia ósea en la parte inferior del hueso del talón. Con frecuencia se asocian con la fascitis plantar. El tratamiento incluye ejercicios, plantillas personalizadas, medicamentos anti-inflamatorios, terapias como ondas de choque o infiltraciones. Si los tratamientos conservadores fracasan, la cirugía puede ser necesaria.
El espolón calcáneo es un depósito de calcio que causa una protuberancia ósea en la parte inferior del hueso del talón. Con frecuencia se asocian con la fascitis plantar. El tratamiento incluye ejercicios, plantillas personalizadas, medicamentos anti-inflamatorios, terapias como ondas de choque o infiltraciones. Si los tratamientos conservadores fracasan, la cirugía puede ser necesaria.


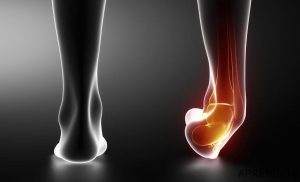 El cambio constante en el balance del cuerpo, una zapatilla inadecuada, un suelo resbaladizo puede provocar esta lesión.
El cambio constante en el balance del cuerpo, una zapatilla inadecuada, un suelo resbaladizo puede provocar esta lesión. Esta lesión se da tras una situación donde el jugador de pádel realiza una arrancada o sprint inesperado y violento. Existe una contracción muy brusca del gemelo interno y esto puede ocasionar una rotura parcial o total del mismo.
Esta lesión se da tras una situación donde el jugador de pádel realiza una arrancada o sprint inesperado y violento. Existe una contracción muy brusca del gemelo interno y esto puede ocasionar una rotura parcial o total del mismo.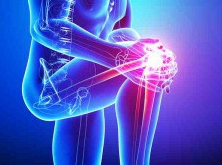 Si se nos queda la rodilla clavada en el momento de realizar la rotación de golpear a la pelota, suelo resbaladizo o una zapatilla inadecuada puede lesionar la rodilla.
Si se nos queda la rodilla clavada en el momento de realizar la rotación de golpear a la pelota, suelo resbaladizo o una zapatilla inadecuada puede lesionar la rodilla.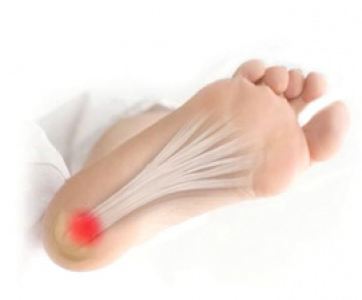 El juego en el Pádel, se producen movimientos de pivotación muy grandes lo que puede ocasionar cargas en la fascia plantar al realizar movimiento de pronación y tener el balance del cuerpo constantemente anteriorizado.
El juego en el Pádel, se producen movimientos de pivotación muy grandes lo que puede ocasionar cargas en la fascia plantar al realizar movimiento de pronación y tener el balance del cuerpo constantemente anteriorizado.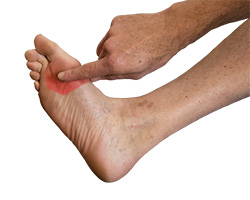 Los mismos movimientos de pivotación pueden realizar una carga excesiva en la cabeza del primer metatarsiano, que es donde se encuentran ubicados los huesos sesamoideos.
Los mismos movimientos de pivotación pueden realizar una carga excesiva en la cabeza del primer metatarsiano, que es donde se encuentran ubicados los huesos sesamoideos.